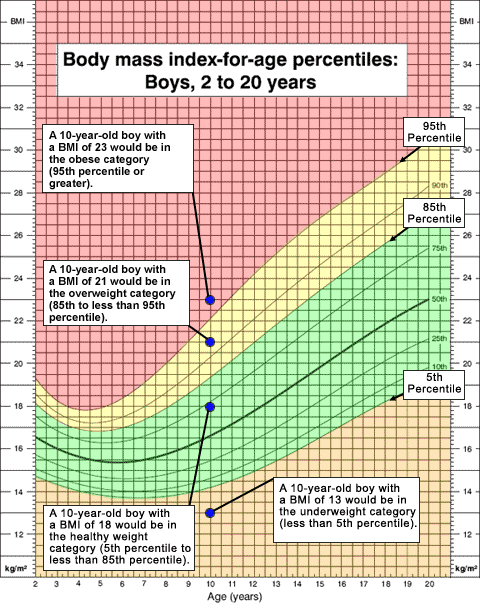
 Obezitou vcelku jednotně chápeme nadměrné zmnožení tukové tkáně. Zde už vzniká první problém, tolik typický pro celou dětskou medicínu. Co je vlastně normální množství tukové tkáně u dítěte? Vývoj dítěte je od narození nerovnoměrný, má různé růstové fáze, ve kterých je například ovlivňován různými hormonálními systémy. Proto se s věkem mění i stavba a složení těla. Nemůžeme srovnávat 6 letého chlapce s 15 letým dorostencem. Relativní objem tukové tkáně po prvním roce věku klesá a mezi 5. až 6. rokem dosahuje svého minima. Od tohoto věku pak trvale stoupá až do dospělosti. Tento zvrat ve vývoji tukových zásob se v literatuře označuje jako "adiposity rebound". Jen pro názornost jak ta křivka vypadá použiji věkovou distribuci BMI indexu (viz dále) ze stránek americké CDC:
Obezitou vcelku jednotně chápeme nadměrné zmnožení tukové tkáně. Zde už vzniká první problém, tolik typický pro celou dětskou medicínu. Co je vlastně normální množství tukové tkáně u dítěte? Vývoj dítěte je od narození nerovnoměrný, má různé růstové fáze, ve kterých je například ovlivňován různými hormonálními systémy. Proto se s věkem mění i stavba a složení těla. Nemůžeme srovnávat 6 letého chlapce s 15 letým dorostencem. Relativní objem tukové tkáně po prvním roce věku klesá a mezi 5. až 6. rokem dosahuje svého minima. Od tohoto věku pak trvale stoupá až do dospělosti. Tento zvrat ve vývoji tukových zásob se v literatuře označuje jako "adiposity rebound". Jen pro názornost jak ta křivka vypadá použiji věkovou distribuci BMI indexu (viz dále) ze stránek americké CDC:
Jaké vlastně máme metody k exaktnímu měření tukové tkáně? Většinou drahé, náročné a často dítě zatěžující (rentgenologická DEXA, MRI, SONO, pokročilá bioelektrická impedance) nebo pro populační studie relativně složité měření kožních řas. Proto ani nemáme ustálené normy pro podíl tuku u dětí ve vztahu k věku. Není ani rozhodnuto, zda je vhodnější udávat procentuální podíl tuku, objem tuku, nebo nějaký index. Přesná a jednoznačná data tedy chybějí.
Pro každodenní praxi je zapotřebí jednoduchých metod. Proto se postupně hlavní metodou posuzování obezity stal index počítaný z těch nejjednodušších možných tělesných údajů - hmotnosti a výšky. BMI (body mass index) - dříve Queteletův index byl přitom popsaný svým autorem už někdy v letech 1830-1850 !! Populární název BMI se objevil pro stejný vzorec až v roce 1972. Od 80. let se na dospělé populaci potvrdilo, že lze tento index považovat za dobré měřítko obezity. Od 90. let označila Evropská skupina pro dětskou obezitu (ECOG) BMI jako vhodný nástroj i pro dětskou populaci. Nikoli jako diagnostický, ale jako skríningový - tedy pro snadný záchyt poruchy výživy a jako nástroj pro další sledování vývoje dítěte.
Zde vzniká druhý významný problém. U dospělých bylo možné vcelku snadno statisticky vztáhnout jednotlivé hodnoty BMI ke konkrétním zdravotním rizikům, které jsou s obezitou jednoznačně spojené - jako jsou cukrovka 2.typu, hypertenze, kardiovaskulární příhody, metabolické změny či ortopedické poruchy. Stačí sledovat vztah nemoc-BMI. Byly stanovené 2 jednoduché hranice - BMI 25 pro nadváhu a BMI 30 pro obezitu s prokázaným vztahem k rizikům.
U dětí však nemůžeme určitou hodnotu BMI vztáhnout ke zdravotním rizikům, protože výskyt uvedených chorob je v dětském věku vcelku minimální. Pediatrie je ve svém principu obor preventivní, snaží se nemocem předcházet. My víme, že obezita jednou ta zdravotní rizika a nemoci nepochybně přinese, ale nevíme přesně jakou úroveň BMI už máme považovat za rizikovou, kdy přesně je správné zahájit nějakou akci. Proto existuje po světě řada různých stanovených hranic ("cut off") a minimálně dva statistické přístupy.
- Prakticky všechny národní populační studie a studie WHO používají percentilové vyjádření měřené hodnoty (či zde BMI) ve vzorku populace v různém věku. Viz v úvodu uvedený graf. Například 85. percentil udává, že daný parametr má 85% dětí stejného věku a pohlaví nižší než sledovaná osoba a 15% jej má ještě vyšší. Křivky jsou samozřejmě statisticky částečně upravené - vyhlazené.
- Jiný přístup zvolil TJ Cole v roce 2000 a jeho postup přijala mezinárodní skupina IOTF (International Obesity Task Force). Aby obešel fakt, že neznáme v dětském věku zdravotní rizika pro jednotlivé hodnoty BMI, hledal statisticky v populaci takové hodnoty, které projekcí dospějí v 18 letech k těm známým dospělým hranicím 25 a 30. Později byly doplněné křivky v dolní části grafu, tedy pro definici pásem hubenosti. Tento graf tedy neurčuje percentily v populaci, ale pouze hraniční křivky určující sledované hranice mezi jednotlivými pásmy. Tento graf je většinou používaný v mezinárodních studiích mapujících výskyt nadváhy a obezity v různých populacích. Tím je zajištěno jednotné hodnocení.

V terminologii se používají dva výrazy - nadváha (overweight) a obezita (obesity). Ani v tomto není plná shoda. Jeden přístup (Sjostrom) hodnotí obezitu jako nadměrné zmnožení tuku a nadváhu v pravém smyslu toho slova jako nadměrnou váhu vzhledem k výšce, což může být z více důvodů. Oba pojmy se tedy mohou překrývat. Druhý přístup, který je schematicky jednodušší a v používání převažuje, považuje oba pojmy za dvě samostatná pásma s určenou hranicí, odpovídající menšímu nebo většímu zmnožení tukové tkáně.
Třetím velkým problémem je stanovení percentilových hranic těchto dvou pásem. V jednotlivých studiích je to stanoveno odlišně a proto je třeba tyto hranice vždy vztahovat k použité populační studii. V celosvětově zřejmě nejpoužívanějších tabulkách americké CDC 2000 jsou hranice 85. a 95. percentil. Tabulky WHO používají 85. a 97. percentil. Národní české grafy z roku 2001 udávají hranice 90. a 97. percentil. Národní německé mají rovněž 90. a 97. percentil. Národní britské používají 91. a 98. percentil. Již z tohoto přehledu je jasné, že mezinárodní srovnávání výskytu nadváhy či obezity je třeba posuzovat vždy obezřetně a soustředit se na to, zda byla použitá jednotná metrika, jinak to nedává smysl. Tento fakt se ovšem čtenář mnohdy v článku nedozví. Právě účel mezinárodních srovnávání byl hlavním popudem k vytvoření výše uvedených IOTF grafů a tabulek.
Posledním velkým problémem je sběr dat pro referenční grafy, které chceme používat. Vždy jde o nějakou dětskou populaci ve statisticky potřebném množství, z určité doby a určité lokality. Více homogenní a přesnější jsou národní hodnoty. V Česku máme historicky velmi dobře vedený pravidelný sběr dat, byť ten poslední z roku 2011 se z finančních důvodů neuskutečnil. Typickým českým neduhem je však malá schopnost prezentace výsledku a doplnění o další podpůrné texty, analýzy a pomůcky pro praktické využití. Máme tedy grafy, do kterých můžeme kreslit, ale chybí volně dostupné moderní prostředky pro digitální zpracování pro elektronická média. Aspoň jsem je tedy neobjevil. Naopak tradičně vynikající servis pro uživatele a navíc volně dostupný poskytuje americká CDC. Vychází sice z americké populace, ale pro praktickou práci mi připadá i v Česku jako nejvýhodnější. Mezinárodní studie WHO i IOTF vycházejí z průřezové studie několika populací po celém světě (obě shodně ze 6, ovšem různých zemí). Výhodou je jistá univerzálnost výsledků, kritizovanou nevýhodou je fakt, že zahrnují rasově velmi odlišné populace - data jsou euroamerická, asijská i africká. Zatím nebylo rozhodnuto, která data by měla být považována za optimální. Rozdíly nejsou jistě fatální, ale je třeba mít na paměti, že existují velmi rozdílné metriky a že je vše trochu relativní.
V souvislosti s globálně narůstající obezitou musí nutně napadnout otázka, co máme považovat za normální? Je somaticky normální Homo sapiens roku 2014, 1950, 1900 nebo nějaký jiný?? Trochu filosofická otázka. Protože vím, co znamená percentilová definice pojmu obezita u dětí, tak mi bylo dlouho záhadou, jak je možno tvrdit, že podíl obézních dětí vyjádřeno v procentech v populaci narůstá. Vždyť 5% je stejných dnes jako před 20 lety (pokud vezmu definici 95. percentilu). Vysvětlení je v nové konstrukci normativů, čemuž jsem dlouho nevěřil. Dříve odpovídala zveřejňovaná růstová data těm skutečně naměřeným v populaci. Nyní však už všichni filtrují data tak, aby se omezil vliv epidemie obezity. Proto česká data z roku 2001 používají (minimálně zčásti) měření z roku 1991. Americké grafy CDC 2000 vycházejí z více populačních studií NHES a NHANES od 60. let s tím, že vyloučili hmotnostní data dětí nad 6 let z let 1988-1994. Pro sebe si tento postup vysvětluji tak, že jsme fenotypovou normu zafixovali na stavu někde kolem roku 1980. Jistě logické, ale jak dlouho udržitelné?
Dětská nadváha a obezita je jednak problém individuální a jednak celospolečenský. Vždyť se předpokládá, že v roce 2040 bude mít obrovské dopady v dospělé populaci - od snížené pracovní schopnosti, přes obrovské finanční výdaje na zdravotnictví až po reálnou hrozbu zkracování lidského života.
Žádné komentáře:
Okomentovat